frattura
frattura
Rottura di un segmento scheletrico, con interruzione della sua compagine ossea. Solitamente le f. avvengono per un trauma, oppure per contrazione muscolare particolarmente violenta; esistono però fratture che si instaurano anche spontaneamente.
Nomenclatura
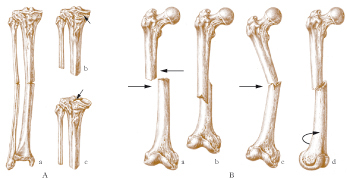
Le f. spontanee (atraumatiche o per traumi lievi) sono dette patologiche, e hanno come cause principali l’osteoporosi di grado elevato (che provoca cedimenti ossei spec. vertebrali), e le neoplasie ossee, sia primitive che metastatiche. Nel caso delle f. traumatiche, se la forza che provoca la f. è stata applicata nella sede della stessa, si è in presenza di una f. diretta; se forze di torsione o di schiacciamento agiscono in altri punti, si hanno le f. indirette. Se l’osso è interessato a pieno spessore, si ha la f. completa; se solo in parte, si è in presenza di f. incompleta. Nell’ambito delle f. complete si distinguono quelle composte (i monconi sono giustapposti nel senso fisiologico), oppure scomposte (i monconi sono allontanati, con angolature o rotazioni patologiche). Una f. che comunica con l’esterno, rendendo visibili i monconi ossei, si dice aperta, in caso contrario chiusa.
Diagnosi
La f. si obiettiva anzitutto (quando non sia esposta) dal dolore del paziente nella sede della rottura ossea e nelle sue adiacenze, dall’impotenza funzionale, dalla deformazione del segmento scheletrico interessato. Quando la f. è traumatica, ed è situata abbastanza vicino alla cute, compaiono ecchimosi cutanee nelle zone vicine. La diagnosi precisa si formula però con l’indagine radiologica.
Complicanze
La più frequente complicazione di una f. sono l’embolia adiposa e la tromboembolia, dovuta alla messa in circolo di coaguli sanguigni che partono dal focolaio di f.: essi si formano negli anfratti dell’osso traumatizzato, favoriti dalla flogosi, dal rallentamento del circolo (distrettuale e generale) causato dall’immobilizzazione. Altre complicanze sono: le infezioni, spec. di f. esposte, con osteomieliti dell’osso interessato e possibilità di fistolizzazione all’esterno o di emboli settici a distanza; lesioni di nervi e di vasi vicini (arteriosi o venosi).
Terapia
Il trattamento immediato di pronto soccorso di una f. consiste nella immobilizzazione dell’arto mediante bendaggi con stecche di legno o in speciali docce metalliche, mentre per le f. della colonna vertebrale o del bacino il paziente deve giacere supino, preferibilmente su un piano rigido. Il trattamento definitivo consiste nella correzione degli spostamenti dei monconi (riduzione) e nella consecutiva immobilizzazione (contenzione, di solito in gesso) fino alla guarigione. La moderna chirurgia ortopedica tende alla mobilizzazione precoce del paziente, all’esatta giustapposizione dei monconi, alla formazione precoce e precisa del callo osseo: si ricorre pertanto sempre più spesso alla terapia chirurgica, usando mezzi di osteosintesi: placche con viti, chiodi, fili metallici, endoprotesi (➔).
Il callo osseo
I processi riparativi fisiologici delle f. sono imperniati nella organizzazione del cosiddetto callo osseo, la formazione che prende origine dal tessuto osseo, dai coaguli sanguigni e dalle cellule infiammatorie nella sede della rima di frattura. A un tessuto di riparazione provvisorio (callo osseo primitivo), fibroso e molle perché non calcificato, segue quello definitivo, calcificato, di osso compatto. L’andamento del processo riparativo va controllato radiologicamente durante la sua evoluzione (di solito dai 30 ai 90 giorni). Ritardi di formazione del callo osseo sono dovuti a cause locali o generali (disturbi circolatori, insufficiente apporto di fattori nutrizionali specifici, malattie metaboliche concomitanti, l’instabilità della contenzione dei frammenti fratturativi, la presenza di tessuto di interposizione tra gli stessi, ecc.).
Nuovi approcci terapeutici delle fratture ossee
Le richieste funzionali che la società impone al nostro organismo per avere una buona qualità di vita sono sempre maggiori. In partic., quando si tratta di fratture è richiesta la rapidità di recupero delle attività funzionali; per tal motivo la ricerca punta sempre più su nuovi materiali e nuove metodiche di stabilizzazione per ridurre sia i tempi di recupero sia eventuali complicanze. Le ricerche applicate e le nuove pratiche riguardano molti campi: dall’utilizzo di nuovi materiali riassorbibili a placche a stabilità angolare, da semplici accorgimenti tecnici (come la doppia vite cefalica nell’osteosintesi delle fratture laterali del femore) allo sviluppo di materiali in grado di sostituire la sostanza ossea eventualmente persa nell’evento traumatico, fino all’utilizzo di nuove tecniche chirurgiche (come il posizionamento delle viti delle placche a scivolamento, attraverso guide cutanee).
Nuove tecniche per gli innesti ossei
I risultati più avanzati si stanno ottenendo nell’ambito della ricerca di nuovi materiali sostitutivi dell’osso. Questi materiali devono essere possibilmente osteogenetici, osteoinduttivi e osteoconduttivi. L’osteogenesi è il processo, mediato dagli osteoblasti, che porta alla formazione di nuovo tessuto osseo a partire dall’innesto; l’osteoinduzione è il reclutamento dal tessuto circostante di cellule mesenchimali che si differenziano in cellule osteogeniche; con osteoconduzione si intende la possibilità da parte di un innesto di favorire la neoformazione di vasi sanguigni e la migrazione di cellule già differenziate in senso osteoblastico (osteoblasto). L’innesto ideale deve presentare una componente osteoconduttiva che funga da matrice per la crescita del tessuto osseo, fattori osteoinduttivi che promuovano il processo di riparazione, e cellule osteogenetiche capaci di portare avanti gli stadi delle rigenerazione. Da questo punto di vista l’innesto migliore, grazie alla capacità di rispondere a tutte queste caratteristiche, sarebbe quello con tessuto osseo autologo (prelevato dal paziente stesso).
Tuttavia, data l’esistenza di diversi fattori di controindicazione al prelievo di tessuto osseo autologo (secondo accesso chirurgico, dolore post-operatorio, possibilità di infezioni, ecc.) si sta affermando l’uso di diversi prodotti sintetici, in partic. un tipo di cemento osseo riassorbibile. Questa sostanza dimostra un’ottima osteoconduttività, una buona malleabilità intraoperatoria, la possibilità di concedere un carico precoce (grazie alla stabilità meccanica iniziale), e la garanzia di non indebolire l’osso nel tempo (perché viene progressivamente riassorbita e sostituita da tessuto osseo dell’ospite). Questi buoni risultati devono però ancora (2009) essere confermati da follow-up a lungo termine.
Chiodi e viti per l’osteosintesi
Nell’ambito dell’osteosintesi con placca e viti, interessante novità è quella del sistema LISS (Less Invasive Stabilization System), in cui le viti (monocorticali e a stabilità angolare) sono introdotte in maniera percutanea con l’ausilio di guide, in modo da ledere il meno possibile la cute e i tessuti sovrastanti la frattura. La stabilità angolare delle viti fa in modo che queste vengano fissate alla placca ed evita il fenomeno del windshieldwiper (la dislocazione dei segmenti di frattura in seguito alla messa in tensione delle viti stesse).
Sempre nell’ambito dell’osteosintesi è stato introdotto l’uso del chiodo endomidollare che stabilizza la frattura con una doppia vite cefalica (gli impianti tradizionali ne presentano solo una). La seconda vite agisce avvitandosi sulla prima e compattando la frattura, in modo da ottenere una maggiore resistenza e una maggiore stabilità rotazionale a livello del collo e della testa del femore. Anche in questo caso si stanno effettuando studi (2009) per valutare la resistenza alla fatica, la stabilità e l’incidenza di insuccessi (cut out).
Materiali polimerici biodegradabili
Altra novità riguarda l’utilizzo di materiali polimerici di sintesi biodegradabili, essenzialmente in poligluconato (PGA) e polilattato (PLLA). L’uso di tali materiali ha come premessa studi sperimentali in vitro e in vivo volti a esaminarne le caratteristiche chimico-fisiche e valutarne la biocompatibilità, ossia il loro comportamento, una volta a contatto con cellule e tessuti specifici, la risposta flogistico/infiammatoria nonché la cinetica e la metodica di degradazione. Le indicazioni all’utilizzo di tali mezzi di sintesi sono per ora rivolte solo alla stabilizzazione di segmenti non sottoposti a carichi funzionali elevati, come nelle fratture dei metatarsi, dei malleoli, dello scafoide, dei metacarpi, delle falangi e delle longitudinali di rotula. I polimeri vengono utilizzati anche nella chirurgia di elezione per la correzione chirurgica del piede piatto e per la fissazione nella riparazione dei legamenti crociati del ginocchio. I vantaggi del loro uso sono quelli di evitare un nuovo intervento per la rimozione, con riduzione del rischio di infezioni. Tuttavia c’è ancora una certa reticenza all’impiego di tali materiali perché, secondo alcuni studiosi, presenterebbero una minore tenuta meccanica con possibilità di causare, in partic. quelli in PGA, reazioni infiammatorie tessutali durante la loro degradazione.
Avanzamenti nella chirurgia delle fratture
La tecnologia della chirurgia guidata dalla navigazione computerizzata, già utilizzata nell’ambito della chirurgia protesica, è stata in tempi più recenti applicata alla sintesi delle fratture. I vantaggi, non validati ancora da follow-up lunghi, riguardano la riduzione dell’esposizione a radiazioni ionizzanti (raggi X) nel corso dell’intervento chirurgico e un più preciso allineamento dei monconi ossei fratturati.